


پنیسیلین توسط الکساندر فلمینگ در سال 1928 کشف شد و در سال 1942 به طور گسترده برای درمان عفونتهای باکتریایی استافیلوکوکی و استرپتوکوکی استفاده شد. امروزه پنیسیلین هنوز یکی از آنتیبیوتیکهایی است که به طور گسترده تجویز میشود.

ساختار اصلی پنیسیلین
آلرژی یا حساسیت به پنیسیلین میتواند علائمی مانند کهیر، تنگی نفس و نواحی تورم ایجاد کند. در برخی موارد، ممکن است منجر به آنافیلاکسی شود که یک شوک تهدیدکننده زندگی است که باعث کاهش فشار خون، ضربان سریع قلب و تشنج میشود.
پزشکان میتوانند از تستهای پوستی، تستهای داخل پوستی و دارو برای تشخیص انواع خاصی از آلرژی به پنیسیلین استفاده کنند. آنها ممکن است انواع دیگر را تنها بر اساس تاریخچه بالینی و معاینه فیزیکی فرد تشخیص دهند. درمان موارد خفیف ممکن است شامل مصرف آنتیهیستامین باشد، در حالی که موارد شدید ممکن است نیاز به تجویز اورژانسی اپینفرین در کنار سایر داروها داشته باشد.
افراد مبتلا به آلرژی به پنیسیلین ممکن است با خیال راحت واکسن کووید-19 را دریافت کنند، اما باید 30 دقیقه بعد از آن واکسن تحت نظر باشند.
اگر سلولهای ایمنی بدن فرد با قرار گرفتن در معرض پنیسیلین یا آنتیبیوتیکهای مشابه، آنتیبادی به نام ایمونوگلوبولین E (IgE) تولید کنند، ممکن است به پنیسیلین آلرژی پیدا کند.
آنتیبادی IgE روی ماست سلها (mast cells) و سایر سلولهای آلرژیک قرار دارد. چسباندن پنیسیلین به آنتیبادیهای IgE روی سلولهای آلرژی میتواند باعث آزاد شدن سریع هیستامین و سایر موادی شود که باعث علائم آلرژیهای IgE مانند کهیر و خارش میشوند.
پاسخ ایمنی همچنین میتواند مستقل از IgE رخ دهد. سایر پروتئینهای ایمنی مانند ایمونوگلوبولین G، ایمونوگلوبولین M یا سایر سلولهای ایمنی مانند سلولهای T میتوانند واسطه این پاسخ ها باشند. آنتیبادیها باعث میشوند سلولها مواد شیمیایی آزاد کنند که منجر به علائمی مانند کهیر، تنگی نفس و آنافیلاکسی میشود.
انواع دیگری از آلرژی به پنیسیلین نیز وجود دارد. پنیسیلینها که آنتیبیوتیکهای بتالاکتام (beta-lactam) هستند میتوانند منجر به موارد زیر شوند:
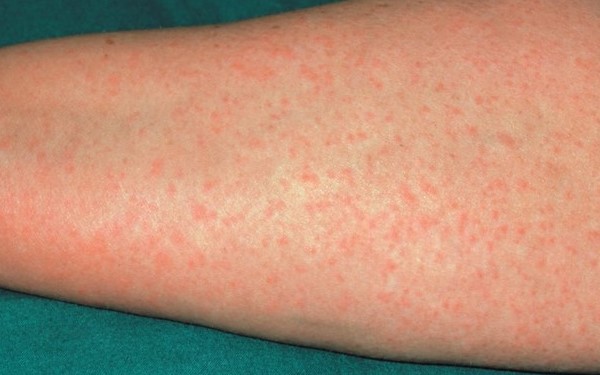
در تصویر، بثورات آلرژی به پنیسیلین روی ساعد دیده میشود
مکانیسمها برای هر یک از این نوع واکنشهای دارویی متفاوت است. با توجه به مطالعات آکادمی آلرژی، آسم و ایمونولوژی آمریکا، اگرچه 10٪ از جمعیت آلرژی به پنیسیلین را گزارش میدهند، بیش از 90٪ تست آلرژی منفی دارند و میتوانند پنیسیلین و آنتیبیوتیکهای مرتبط را بدون علائم مصرف کنند. به عبارت دیگر، اکثر افراد مبتلا حساسیت واقعی ندارند.
افراد معمولاً در دوران کودکی تشخیص آلرژی به پنیسیلین را دریافت میکنند. هنگامی که بثورات مرتبط با عفونتهای رایج دوران کودکی با دورهای از آنتیبیوتیکهای آموکسیسیلین یا پنیسیلین همزمان میشود، پزشکان ممکن است آنتیبیوتیک را متوقف کرده و به عنوان یک اقدام احتیاطی از آن اجتناب کنند. بدون ارزیابی بیشتر از حساسیت احتمالی آنتیبیوتیکی، ممکن است افراد برای چندین دهه این تشخیص را زیر سوال نبرند. از بین افرادی که حساسیت واقعی دارند، بیش از 90٪ آن را در یک دوره 10 ساله از دست میدهند.
اگر فردی به پنیسیلین حساسیت داشته باشد، حتی یک حساسیت شدید، مقامات بهداشتی او را از دریافت واکسن mRNA SARS-CoV-2 منع نمیکنند. با این حال، کسی باید آنها را به مدت 30 دقیقه بعد از آن تحت نظر داشته باشد تا مطمئن شود که آنها واکنش نامطلوب ندارند.
پنیسیلین امروزه نیز یکی از آنتیبیوتیکهایی است که توسط پزشکان تجویز میشود. به غیر از آموکسیسیلین، داروهای خانواده پنیسیلینها عبارتند از:
دسته دیگری از آنتیبیوتیکها، سفالوسپورینها، از نظر ساختاری مشابه پنیسیلین هستند. به دلیل ارتباط نزدیک آنها، ممکن است فردی که به پنیسیلین حساسیت دارد به سفالوسپورینها نیز حساسیت داشته باشد. این واکنش متقاطع نامیده میشود.
با این حال، از آنجایی که خطر واکنش متقاطع کمتر از 5٪ است، شخصی که به پنیسیلین حساسیت دارد ممکن است بتواند سفالوسپورینها را بدون واکنش مصرف کند. نمونههایی از آنتیبیوتیکها در این دسته عبارتند از سفادروکسیل و سفازولین.
آلرژی به پنیسیلین میتواند تولید انواع مختلف ایمونوگلوبولینها را تحریک کند. اگر (IgE) را تحریک کند، علائم میتوانند بلافاصله یا در عرض یک ساعت ظاهر شوند.
این علائم ممکن است شامل موارد زیر باشد:
انواع دیگری از آلرژی به پنیسیلین هم وجود دارد. اینها شامل آلرژیهای تأخیری است که میتواند باعث ایجاد بثورات خارشدار شود که ممکن است تا چند روز پس از شروع آنتیبیوتیکهای پنیسیلین ظاهر نشود. پزشکان به یکی از نمونههای آن به عنوان بثورات ماکولوپاپولار آموکسیسیلین (maculopapular amoxicillin rash) اشاره میکنند.
همچنین نوعی آلرژی به پنیسیلین وجود دارد که واکنش شبه بیماری سرم نامیده میشود، که در آن بثورات پوستی میتواند همراه با تب و خستگی و علائم دیگر ایجاد شود.
مصرف مکرر پنیسیلین یک عامل خطر برای واکنش آلرژیک IgE است. دوزهای بالای تجویز تزریقی نیز ممکن است احتمال واکنش IgE را افزایش دهد. تزریق دارو از طریق عضلانی یا انفوزیون داخل وریدی به جای خوراکی اشاره دارد.
تشخیص با یک شرح حال و معاینه فیزیکی شروع میشود، که طی آن پزشک در مورد پاسخهای غیر طبیعی قبلی به پنیسیلین سؤال میکند و علائم فرد را یادداشت میکند.
اگر علائم حاکی از آلرژی به پنیسیلین باشد، مرحله تشخیصی بعدی شامل تست پوستی با پنیسیلین است. این آزمایش پوستی پنیسیلین نامیده میشود.
یک نتیجه مثبت زمانی رخ میدهد که یک ناحیه برآمده و ملتهب حداقل 3 میلیمتری روی پوست قابل مشاهده باشد. این واکنش مثبت ممکن است در عرض 15 دقیقه رخ دهد.
اگر تست خراش پوستی منفی باشد، پزشکان ممکن است معاینات بیشتری مانند تست داخل پوستی انجام دهند. این تست شامل تزریق مقدار کمی پنیسیلین به صورت کمی عمیقتر است تا به ناحیه بین لایههای پوست برسد. همانند تست پوستی، در صورت مشاهده یک ناحیه برآمده و ملتهب به عرض حداقل 3 میلی متر نتیجه مثبت است. نتایج در 15 دقیقه برای پاسخ فوری و 48 و 72 ساعت بعد برای پاسخ تأخیری بررسی میشود.
تستهای پوستی و داخل پوستی فقط در ارزیابی حساسیت به پنیسیلین با واسطه IgE مفید هستند. این آزمایشات به تشخیص یا رد احتمال ابتلا به هر نوع دیگری از آلرژی به پنیسیلین کمک نمیکند.

در تست تزریقی مقدار کمی پنیسیلین به صورت کمی عمیقتر به ناحیه بین لایههای پوست تزریق میشود
آنافیلاکسی یک وضعیت تهدیدکننده زندگی است که میتواند بلافاصله یا در عرض یک ساعت پس از مصرف پنیسیلین رخ دهد. علائم میتواند دو یا چند مورد از سیستمهای اندام زیر را تحت تاثیر قرار دهد:
(دید تونلی یا از دست دادن بینایی محیطی (PVL)، نتیجه از دست دادن بینایی محیطی یا دید جانبی است. فرد مبتلا به PVL فقط میتواند آنچه را که مستقیماً در مقابل او قرار دارد ببیند. این عارضه میتواند به دلیل شرایطی رخ دهد که بر چشم یا سایر شرایط سلامتی تأثیر میگذارد.)
واکنشهای تأخیری ممکن است روزها تا هفتهها پس از مصرف پنیسیلین رخ دهد و ممکن است شامل موارد زیر باشد:
درمان آلرژی به پنیسیلین به شدت واکنش آلرژیک بستگی دارد.
آنتیهیستامینها دستهای از داروها هستند که پزشکان ممکن است در وهله اول برای بثورات خفیف و خارش تجویز کنند. به عنوان مثال میتوان به دیفنهیدرامین یا ستیریزین اشاره کرد. پمادهای استروئیدی موضعی مانند هیدروکورتیزون نیز ممکن است برای بثورات غیر کهیری تجویز شوند.
در مقابل، واکنش آنافیلاکسی یک وضعیت تهدیدکننده حیات است که نیاز به درمان فوری دارد. درمان شامل تزریق هر 5 تا 15 دقیقه اپینفرین به فرد است، تا زمانی که علائم فروکش کند. علاوه بر این، فرد ممکن است به یکی از داروهای زیر نیاز داشته باشد:
به غیر از درمان برای تسکین علائم، پزشکان پنیسیلین را قطع کرده و داروی دیگری را تجویز میکنند. سایر علائم شدید علاوه بر آنافیلاکسی نیز ممکن است نیاز به مراقبت پزشکی داشته باشد، مانند تاول یا برداشته شدن لایهای از پوست، تب یا خستگی، و سایر تظاهرات کمتر شایع آلرژی دارویی.
استفاده از آنتیبیوتیکها جایگزین پنیسیلین:
گاهی اوقات هیچ آنتیبیوتیک دیگری به جز پنیسیلین وجود ندارد که برای درمان عفونت فرد موثر باشد. اگر پاسخ آلرژیک آنها نشاندهنده واکنش IgE باشد، حساسیت زدایی ممکن است یک گزینه باشد. این فرآیند شامل دریافت دوزهای افزایشی پنیسیلین توسط فرد میشود تا زمانی که بتواند تمام دوز معمول را تحمل کند.
حساسیتزدایی شامل هر یک از اشکال زیر است:
پزشکان بدون توجه به شدت، حساسیتزدایی را برای هر آلرژی که با واسطه IgE نیست توصیه نمیکنند، زیرا حساسیتزدایی تنها در آلرژیهای IgE مؤثر است.
آلرژی به پنیسیلین زمانی اتفاق میافتد که بدن فرد دارو را به عنوان یک آلرژن تشخیص دهد. یک آلرژن چیزی است که یک پاسخ ایمنی خاص را تحریک میکند که در تماس مجدد با آلرژن قابل تکرار است. یکی از انواع متعدد پاسخ ایمنی احتمالی، پاسخ با واسطه IgE است.
امروزه بسیاری از مردم فکر میکنند که به پنیسیلین حساسیت دارند و نمیتوانند با این خانواده دارویی درمان شوند. با این حال، مطالعات اخیر نشان میدهد که داشتن سابقه آلرژی به پنیسیلین شاخص قابل اعتمادی برای این وضعیت در زمان فعلی نیست.
پزشکان اساساً حساسیت به پنیسیلین را بر اساس تاریخچه و معاینه فیزیکی فرد تشخیص میدهند. آنها ممکن است از یک آزمایش پوستی استفاده کنند تا مشخص شود که آیا فرد دارای آلرژی ناشی از IgE است یا خیر. تست پوستی نمیتواند انواع دیگری از حساسیت دارویی را تشخیص دهد. اگرچه 10 درصد از افراد تشخیص آلرژی به پنیسیلین را دریافت میکنند، اما در بیش از 90 درصد این افراد آلرژی واقعی نیست.
در موارد خفیف، درمان شامل آنتیهیستامین است، اما فرد باید برای درمان فوری در موارد شدید به اورژانس مراجعه کند.
https://www.medicalnewstoday.com/articles/penicillin-allergy